0
发表咨询在线!

发布时间:2020-03-30所属分类:医学职称论文浏览:1289次
摘 要: 摘要】目的探讨老年女性2型糖尿病患者骨代谢标志物的特征。方法对我院内分泌科住院44例老年女性2型糖尿病患者(均为绝经后)的骨代谢标志物进行检测。糖尿病患者根据病程分为糖尿病1组(糖尿病病程10年)及糖尿病2组(糖尿病病程10年);根据糖化血红蛋白水平(HbA1c

摘要】目的探讨老年女性2型糖尿病患者骨代谢标志物的特征。方法对我院内分泌科住院44例老年女性2型糖尿病患者(均为绝经后)的骨代谢标志物进行检测。糖尿病患者根据病程分为糖尿病1组(糖尿病病程<10年)及糖尿病2组(糖尿病病程≥10年);根据糖化血红蛋白水平(HbA1c)分为糖尿病3组(HbA1c<8%)及糖尿病4组(HbA1c≥8%),目前临床上建议老年患者HbA1c水平控制在<8%为宜。同时选取我院50例体检健康女性作为对照组。结果(1)糖尿病组25.羟维生素D3、I型前胶原氨基末端(c端)前肽(PICP)明显低于正常对照组,而抗酒石酸碱性磷酸酶(TrACP-5b)较对照组明显升高,且有统计学差异(P<0.05)。(2)糖尿病2组患者血I型前胶原氨基末端(N端)前肽(PINP)和PICP水平明显低于糖尿病1组患者(P<0.05),而TrACP-5b水平高于1组,雌二醇、25.羟维生素D3则无明显统计学差异。(3)糖尿病3组血PINP、PICP明显高于糖尿病4组,TrACP-5b低于4组,差异存在统计学意义(P<0.05)。(4)HbAlc与PINP、PICP和TrACP-5b存在显著相关性,而雌二醇与PINP、PICP、25一羟维生素D3、TrACP-5b无明显相关性。结论2型糖尿病患者的骨形成降低,而骨吸收增加。这提示糖尿病患者的骨质形成减弱、骨质破坏增加。随着糖尿病病程的延长,患者的骨质形成速率减慢,骨吸收增加。血糖控制不佳会对骨的形成及骨质的吸收产生影响,因而严格的血糖控制可有效延缓骨质疏松进展。
【关键词】2型糖尿病;骨代谢;雌二醇;糖化血红蛋白
2型糖尿病(T2DM)是一种全身代谢性疾病,其引起的并发症几乎累及机体各个组织,骨质疏松(oste.oporosis,OP)是糖尿病在骨骼系统中出现的最常见的一种并发症。老年人和T2DM患者是OP的高危人群,已有报道指出老年男性T2DM合并OP的发生与骨形成能力不足有关…,而老年女性患者由于自身生理特点,OP的发生率远高于同龄男性。由于OP易致骨折,致残性高,使患者治疗和康复更为困难,加重患者经济负担。国外研究表明糖尿病性骨质疏松(dia.beticosteoporosis,DO)的发病率已经达到50%~60%,而确诊需进行骨密度测定,但存在一定的限制。骨标志物不仅可以用来监测OP患者治疗的时效性和疗效,还可以用于预测骨折的风险_2』。I型前胶原氨基末端(N端)前肽(PINP)、I型前胶原氨基末端(C端)前肽(PICP)和25-羟维生素D3是反映骨形成的敏感指标,而抗酒石酸碱性磷酸酶(TrACP-Sb)为反映骨质吸收的敏感指标。本试验通过对骨形成、骨吸收指标研究,分析绝经后女性T2DM患者骨代谢特点及相关因素,以进一步早期发现预测骨量减少和OP的发生。
1对象与方法
1.1对象2011年3月至7月我院内分泌科住院女性中老年病人,符合下列要求:(1)按照1999年WHO糖尿病诊断及分型标准确诊为T2DM。(2)排除其他可引起继发性OP的疾病:甲状腺功能亢进症、甲状旁腺功能亢进症、风湿性关节炎、肾脏疾病等。(3)无长期卧床史,未服用糖皮质激素、维生素D3、钙剂等影响骨代谢药物。(4)排除40岁前绝经者、行卵巢切除术者。人选病例44例,年龄49—89岁,平均(66.0±10.8)岁。选取2011年3月我院50例女性体检健康者作为对照组,平均年龄(67.3±7.1)岁。
1.2方法
1.2.1生化指标检测:对入选患者记录年龄、病程,并于空腹8h后抽取静脉血后运用全自动生化分析进行血钙、血磷、血肌酐等指标分析。采用美国biorad公司产糖化血红蛋白(HbA1c)分析系统及试剂检测HbA1c,ELISA法测定25一羟维生素D3、TrACP-5b、PINP、PICP。25一羟维生素D3、TrACP-5b检测试剂盒均由英国IDSLtd公司生产。PINP、PICP试剂盒由瑞士罗氏公司生产。
1.2.2分组标准:根据是否患有糖尿病分为T2DM组及健康对照组。T2DM组按糖尿病病程分为<10年组(T2DM1组)及≥10年组(T2DM2组)。T2DM组按HbA1c水平分为<8%组(T2DM3组)及≥8%组(T2DM4组)。目前临床上建议中老年HbA1c水平控制在<8%为宜。
1.2.3统计学处理:各计量资料用均数±标准差表示,2组均数之间的比较用t检验,以P<0.05为有统计学意义。并对相关因素做相关分析。以上均通过SPSS13.0统计软件进行统计学处理。
2结果
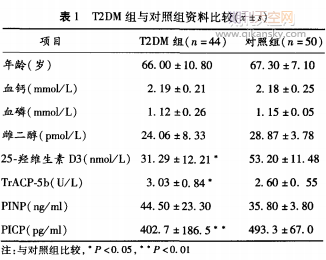
2.1生化指标比较T2DM组25.羟维生素D3、PICP明显减低(P<0.05和P<0.01);而TrACP-5b升高(P<0.05),见表1。与T2DM1组比较,T2DM2组患者PINP、PICP水平明显减低,TrACP-5b明显升高(P均<0.05);与T2DM组3组比较,T2DM4组患者PINP、PICP明显减低(P<0.05或P<0.01),TrACP.5b明显升高(P<0.05),见表2。
2.2T2DM组HbA113与PINP、PICP、TrACP-Sb相关性分析HbA1c与PINP、HCP、TrACP-Sb存在显著相关性(P<0.05);而雌二醇与PINP、PICP、25一羟维生素D3、TrACP-5b无明显相关性,见表3。
推荐阅读:sci收录的骨科期刊
3讨论
DO是继发性OP,其患病率报道不一,国内外报道为9.8%一66.8%,其差异很大的原因可能与测定方法、纳入对象和诊断标准不同有关J。对于正常健康女性,绝经后年数越久,发生OP的风险性越大。近来的研究显示PINP、PICP是骨形成更为特异和敏感的指标,不受激素影响j。TrACP-5b主要是由破骨细胞释放,检测血清中TrACP-5b的水平可以反映体内破骨细胞的活性和骨吸收状态。TrACP-5b由于其特异性高,结果不受昼夜变化,饮食,肝、肾等疾病的影响,已经成为第二代骨吸收的生化标志物,对早期的骨质检测和降低骨折的风险具有重要作用。Duarte等研究证实糖尿病状态与骨转换相关,并最终导致OP。一些大型临床试验研究也明确显示了糖尿病与OP患病风险增加有关。
本试验中亦发现T2DM组PICP、25.羟维生素D3等骨形成指标明显低于正常对照组,而TrACP-5b等反映破骨细胞活性的指标较对照组明显升高,且差异具有统计学意义(P<0.05),这些进一步明确了T2DM骨质改变的特点:骨形成下降、骨吸收增加。汪四虎等对180例老年T2DM女性患者(其中OP患者65例,非OP患者115例)的OP相关危险因素进行logis.tic回归分析,研究结果发现:病程、体质量指数(BMI)是老年女性T2DM患者发生OP的独立危险因素,且随着糖尿病病程的增加,OP发生率增加。而本研究中T2DM2组与1组患者在年龄、性激素、血钙、血磷、HbAlc、25一羟维生素D3上无明显统计学差异,PINP、PICP的水平则明显低于T2DM1组,TrACP-5b则高于T2DM1组,且差异均具有统计学意义(P<0.05或P<0.01),这提示随着糖尿病病程的加长,骨形成水平降低,骨吸收增加,且与病程呈现独立相关性,糖尿病本身对OP存在影响。T2DM4组PINP、PICP明显低于3组,差异存在统计学意义(P<0.05或P<0.01),提示血糖控制不佳可降低骨质形成速率,这可能与高血糖会在细胞水平抑制成骨细胞的分化与增殖、在分子水平减少I型胶原分子的表达有关J,而25.羟维生素D3在2组间无统计学差异,考虑为后者敏感性不如前者,同时与样本量较小有关。T2DM3、4组之间在血钙、血磷水平无明显统计学差异,而TrACP-5b存在统计学意义(P<0.05),考虑与继发性甲状旁腺功能亢进(甲旁亢)所致甲状旁腺激素(PrH)分泌增多产生的代偿有关,这进一步促进了骨吸收,影响了骨代谢水平。糖尿病病史越长对骨代谢的影响越大可能因为:长期的糖尿病会促使钙、磷代谢紊乱逐渐加重,而尿钙排泄增加致继发性甲旁亢,特别是患有糖尿病肾病时,肾功能减退,使维生素D3呈缺乏状态,造成肠钙吸收减少,血钙降低,刺激PTH分泌增加,使骨吸收增强。随着糖尿病病史的延长,胰岛功能越来越差导致胰岛素分泌不足,胰岛素分泌的不足又可通过多种途径影响骨代谢,可能有以下机制:(1)胰岛素在骨代谢过程中可通过成骨细胞表面存在的胰岛素受体,刺激成骨细胞核苷的合成,从而促进骨胶原的合成增加骨钙沉积¨。。。胰岛素缺乏可导致骨基质成熟和转换下降,骨基质分解,钙盐丢失,引起OP;(2)持续高血糖可抑制成骨细胞的增殖,改变成骨细胞对PTH和25-羟维生素D3的反应性,糖尿病导致骨骼系统内的糖、蛋白质和I型胶原合成减少¨。
我们在对老年T2DM患者的诊治中,应加强对糖尿病患者OP相关教育及检测力度,并争取严格控制血糖、提早使用PTH、维生素D等制剂促进钙沉积,以延缓DO发生,提高患者生活质量。
声明:①文献来自知网、维普、万方等检索数据库,说明本文献已经发表见刊,恭喜作者.②如果您是作者且不想本平台展示文献信息,可联系学术顾问予以删除.

SCISSCIAHCI